中国农村网 > 生活广角
2020,关于流感季我们应该知道些什么?
2020-01-16 15:37:01 来源:澎湃新闻 作者:
“小小的感冒,怎么就能要了人命呢?”这是前些天译者的祖母看完新闻联播提出的问题,这恐怕也是这些日子里大部分人都有的困惑吧。其实,那些症状严重到能致死的一般都不是普通的感冒,而是流感。流感不同于普通感冒。每年10月到次年4月,就是流感盛行之际。连日来,我国已多地进入流感高发期。面对流感,我们该何去何从?近日,WebMD的一篇关于美国流感疫情的报道或许可以帮助我们了解这个看似微不足道却极具杀伤力的敌人。知己知彼,方能百战百胜。
编译 | 咸姐
2020年1月6日,美国疾病预防控制中心最新的流感疫情统计数据显示,今年的流感季很有可能是近几十年来最严重之一。
美国国家过敏症和传染病研究所所长Anthony Fauci博士在接受CNN采访时说,今年可能和2017年-2018年的流感季一样糟糕, 而2017年-2018年曾被美国疾病预防控制中心(CDC)评论是40年来死亡人数最多的一个流感季。如果今年的势头不尽快减弱下来,如果这样持续下去,情况只会越来越糟。
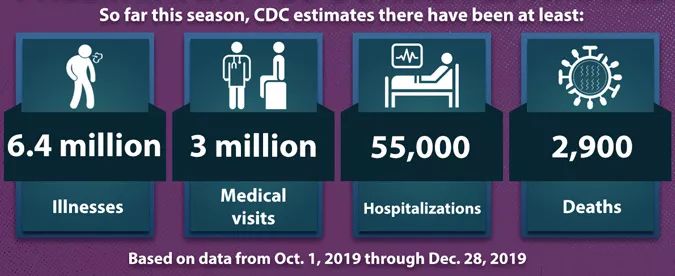
美国CDC最新的报告指出,现在美国流感高发,已在全国(只有5个州除外)各处盛行。据估计,从2019年10月1日截至2019年12月28日,美国全国至少有640万人感染流感,55000人入院治疗,2900人因此死亡,这之中还包括了27名儿童。最近的死亡病例是来自俄亥俄州凯霍加县的一名16岁少年,这也是该州第一例儿童因流感而死亡的病例。
目前还只是流感季的早期阶段,然而,与往年不同,今年流行的是一种乙型病毒 (Type B)。以往乙型病毒通常在流感季的后期才会流行,早期阶段往往甲型病毒 (Type A) 比较流行。乙型病毒更容易在儿童和24岁以下的年轻人中传播,而往年流行的甲型病毒则在65岁以上的成年人中更常见。
CDC发言人Scott Pauley指出,虽然流感季很难预测,但CDC还是预报出未来几周流感活跃程度将持续上升,有40%的可能性在12月达到顶峰。与以往大多数流感季相比,这个时间提前了。
随着病例数的增加,公共卫生官员提醒,每个人都要接种流感疫苗。
流感是一种传染性疾病,它引起的症状从轻微到严重程度不等,有时甚至伴有危及生命的并发症,即使是年轻人、健康儿童和成人也难以避免。自2010年以来,美国每年约有930万至4900万人感染流感,其中有12000至79000人死亡。这个数字看起来是不是很触目惊心?
那么,关于流感,除了它的汹汹来势,我们还需要了解些什么呢?
1. 流感季何时开始和结束?
虽然您可能在任何时候患上流感,但流感高发期一般是从10月开始,可能到次年的3月甚至4月才会结束。
2. 什么时候打流感疫苗最好?
一般来说,6个月以上的人都应该接种疫苗,而且越早接种越好。9月下旬是接种疫苗的好时机,甚至可以延长到10月及以后。因为去年流感季较长,越来越多人认为需要有流感疫苗的加强针 (booster shot),但是这个想法还未经研究证实。
3. 今年的疫苗与流感病毒有多匹配?
感染人类的两大流感病毒(甲型和乙型)有很多种亚型。为了在流感流行前就有可供注射的流感疫苗来预防,专家们必须提前几个月就决定疫苗中要包含哪些病毒株,由于病毒株可以迅速变异,所以疫苗并不总是能很好地匹配。
CDC的Scott Epperson医学博士指出,今年的疫苗成分是以去年的疫苗为基础更新的,现在看起来能够很好地匹配目前正在传播的H1N1和H3N2病毒,以对人体提供保护。与此同时,该疫苗似乎与迄今发现的两种乙型病毒株也很匹配。然而,由于大多数流感疫苗是将流感病毒接种到鸡胚中培养的,这个过程可能使病毒发生改变,因此即使预测疫苗的匹配度很高,这种生产方式也可能会引入新的病毒突变,限制产生出来的疫苗的效果。
4. 新型鼻喷式流感疫苗好用吗?
今年,CDC再一次建议成人和儿童可以使用鼻喷式疫苗FluMist。在过去几年的流感季中,美国CDC和美国儿科学会(American Academy of Pediatrics,AAP)曾建议给儿童只使用注射式流感疫苗,原因是喷雾式疫苗的效果还被未完全确认。但是制造商似乎已经改进了喷雾制剂,所以CDC和AAP提出父母可以自由选择注射或喷雾。
鼻喷式流感疫苗对甲型病毒里的H1N1病毒株效果有限,但对一些乙型病毒和甲型病毒里的H3N2病毒株是有效的。CDC还指出,鼻喷式疫苗生产商已经生产出一种新的对抗H1N1的流感疫苗,以更好地应对今年的流感,不过目前还没有公布其有效性评估,这种疫苗将适用于免疫系统正常的2岁及以上儿童。
5. 专家是如何决定在流感疫苗中加入哪些成分的呢?
在流感季,专家们会研究传播的病毒样本,以了解疫苗对这些病毒的抵抗程度,他们将利用这些信息来帮助他们做出下一年的决定。今年所有常规剂量的流感疫苗都是四价的,这意味着它们可以抵御四种病毒株——两种甲型病毒株(H1N1和H3N2)和两种乙型病毒株。
当然,CDC也表明,总的来说,今年的疫苗对乙型流感和甲型H1N1流感病毒的效果比对甲型H3N2流感病毒的效果更好。与其他所有疫苗一样,流感疫苗并不完美,但它能将普通人群的患病风险从60%降至30%。
6. 通用流感疫苗的研发有进展吗?
最近,美国国立卫生研究院(National Institutes of Health,NIH)向佐治亚大学提供了800万美元的初始资金,用于开发一种单次注射即可预防多个病毒株的流感疫苗。该大学目前正在与其他14所大学就这个项目进行合作,目标是帮助那些最容易感染流感的人。他们可能会在明年的某个时候开始一种新疫苗的临床试验。当然,还有其他研究人员也在研究通用流感疫苗。
7. 流感对谁的影响最大?
儿童、老年人、孕妇、任何患有慢性疾病的人以及医护人员都特别容易感染流感,或出现肺炎、支气管炎、鼻窦和耳朵感染等并发症。
2岁以下的儿童尤其易感。而6个月及以下的婴儿更容易出现并发症,但他们还太小,不能接种疫苗,所以最好的办法是确保所有接触过他们的人都接种了疫苗。
与此同时,65岁及以上的老年人由于免疫系统减弱,比年轻健康的成年人面临着更大的风险。通常,大多数与流感相关的死亡和半数以上与流感相关的住院人群都是这些老年人。
此外,孕妇以及在过去两周内生过孩子的妇女,比没有怀孕的妇女更有可能患严重的流感。而任何患有慢性疾病的人则更容易出现并发症,这些慢性疾病包括哮喘、糖尿病、心脏病、肥胖、因癌症或艾滋病等其他疾病造成的免疫缺陷等。
8. 什么样的人不应该注射流感疫苗?
CDC明确指出,之前在接种过流感疫苗后6周内出现吉兰-巴雷综合症(Guillain-Barre syndrome,GBS,是以周围神经和神经根的脱髓鞘病变及小血管炎性细胞浸润为病理特点的自身免疫性周围神经病,经典型的GBS称为急性炎症性脱髓鞘性多发性神经病,临床表现为急性对称性弛缓性肢体瘫痪)的任何人都不应该接种疫苗。此外,对疫苗中的任何成分有严重的、危及生命的过敏的人也不应该接种疫苗。
那么孕妇可以注射流感疫苗吗?虽然2017年9月发表在《疫苗》杂志上的一项研究发现,女性流产与连续两个流感季接种甲型H1N1流感疫苗之间有某种联系,但并未证明两者之间的因果关系。并且,这之前的研究并没有发现两者之间更高的风险关系,也没有进一步的研究支持这一发现——这似乎是一种统计上的误差。
CDC也表示,孕妇还是应该注射流感疫苗,不过要避免使用喷鼻制剂。孕妇接种疫苗也能降低婴儿患流感的几率,因为这些保护措施可以穿过胎盘进入婴儿体内,从而保护还未达到疫苗接种年龄(六个月以下)的婴儿。
9. 注射流感疫苗需要多长时间才能见效?
疫苗需要10天到2周的时间才能达到最高强度。
10. 流感的常见症状是什么?
流感的症状通常比感冒的症状来得更突然,通常包括发烧、发冷、咳嗽、喉咙痛、流鼻涕、肌肉或身体疼痛、头痛和疲劳,偶有伴随呕吐和腹泻。据CDC统计,儿童比成人更容易出现呕吐和腹泻的症状,并且不是每个流感患者都会发烧。
11. 如果我觉得自己得了流感,该怎么办?
专家指出,如果感觉自己得了流感,除非严重到需要医疗护理,大多数情况建议呆在家中休息,避免与他人接触。在退烧后至少24小时内均需要避免与他人接触,以免传播流感病毒。当然,CDC提示,要注意可能出现严重流感相关并发症的紧急警报信号的出现。
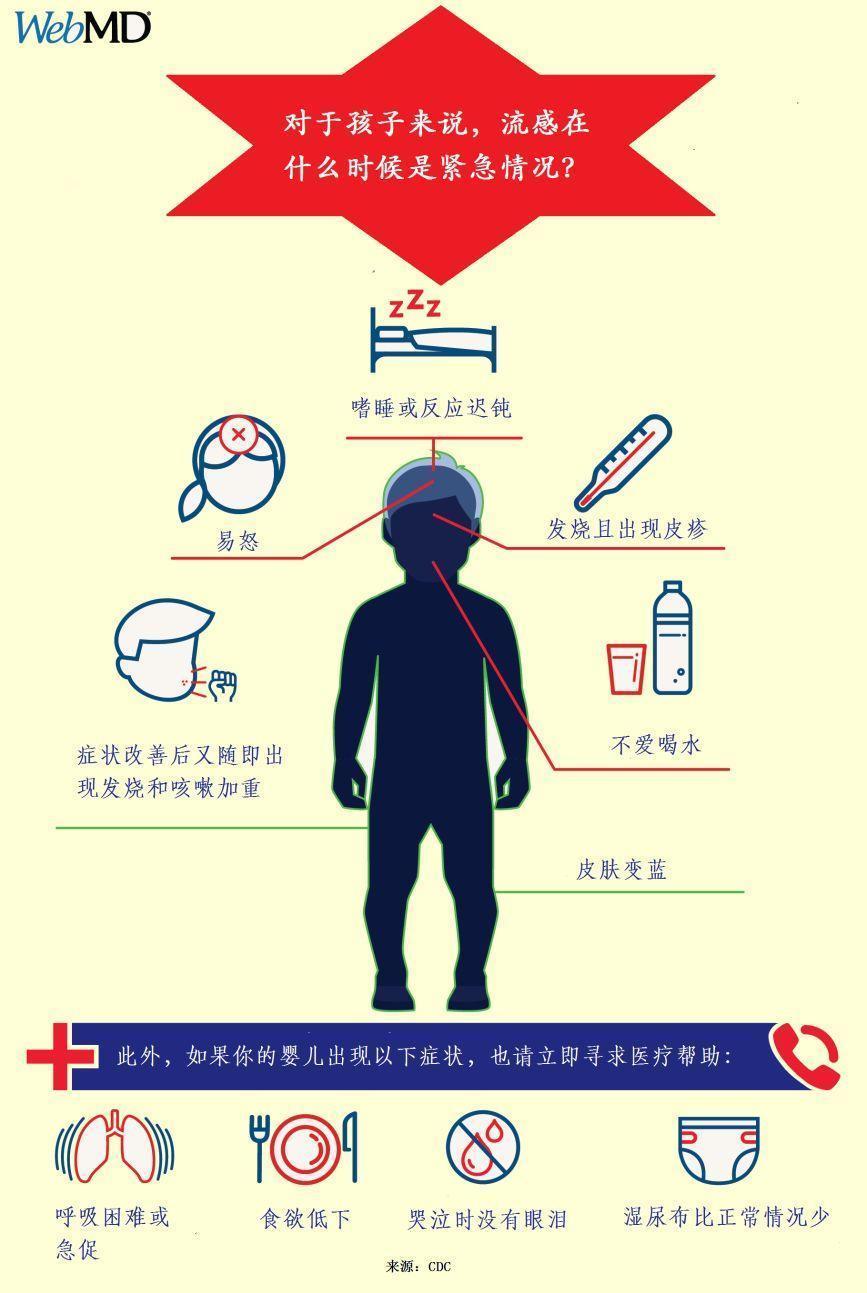
在儿童中,这些紧急警报表现为:
· 呼吸急促或困难
· 皮肤变浅蓝色
· 性格变得古怪
· 发烧且出现皮疹
· 缺乏互动
· 不喝水
· 症状改善后又随即出现发烧和咳嗽加重
在成人中这些紧急警报表现为:
· 呼吸困难
· 胸部或腹部疼痛或有压力感
· 头晕或思维混乱
· 严重或持续性呕吐
· 症状改善后又随即出现发烧和咳嗽加重
12. 怎样治疗流感?
2018年,美国食品及药物监督管理局(FDA)批准了近20年来的首个新型流感治疗药物巴洛沙韦玛波西酯(Xofluza)。除此之外,还有其他三种流感抗病毒药:奥司他韦(oseltamivir,品牌名Tamiflu达菲)、帕拉米韦(peramivir,品牌名拉比福Rapivab)和扎那米韦(zanamivir,品牌名瑞乐砂Relenza)。
抗病毒药物可以减轻流感症状,将患病时间缩短1至2天,这些形式各异的处方药——片剂、液体、吸入式粉末以及静脉注射溶液——是否适合您,需要咨询医生。它们当然可能有副作用,比如达菲可能会引起恶心和呕吐,还可能使头痛和相关精神症状变得更加严重,而且在最近的一项研究中发现,它并没有减少并发症的发生。值得注意的是,尽早开始服药是很重要的,研究表明,在生病的头两天内开始服药效果最好,但也有些医生认为,如果开始服药的时间晚于此,它们仍然是有帮助的。
13. 除了接种疫苗,还有什么方式有助于降低流感的患病几率呢?
日常预防措施是很重要的:远离生病的人,保持良好的卫生习惯,如勤洗手、掩盖咳嗽等。如果你生病了,请呆在家里。

责任编辑:程明